Activités
1. La cataracte
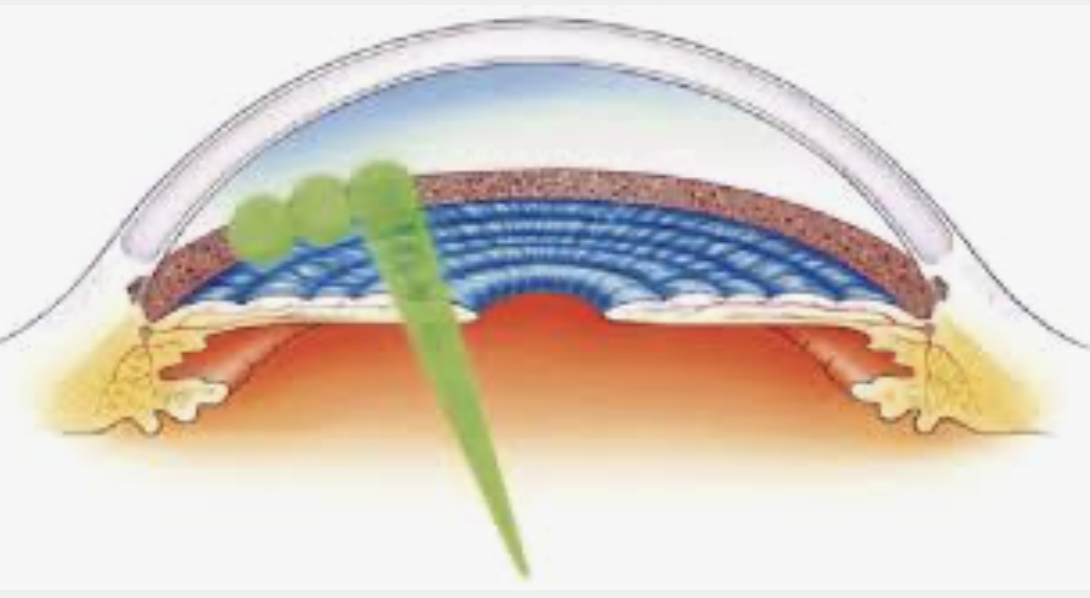
La cataracte est une opacification du cristallin
Elle entraîne une diminution de l’acuité visuelle d’évolution progressive. Des signes moins fréquents, comme l’éblouissement à la lumière, la diplopie monoculaire et la sensation de brouillard peuvent être observés :
La cataracte est très courante chez les personnes âgées, mais on trouve des formes héréditaires, traumatiques ou secondaires à d’autres affections oculaires.
La chirurgie
La chirurgie consiste à remplacer le cristallin opacifié par un implant. Elle est réalisée le plus souvent sous anesthésie topique, c’est à dire par une simple instillation de collyre, en ambulatoire, soit une demi-journée à Vision Clinique.
La pose d’un implant
La pose d’un implant intraoculaire permet de corriger la plus grande partie des troubles réfractifs (myopie, hypermétropie, astigmatisme, presbytie). Il est possible pour certains patients d’avoir recours à des implants spéciaux:
– Implants toriques pour la correction de l’astigmatisme.
– Implants multifocaux pour la correction de la presbytie.
2. Le glaucome
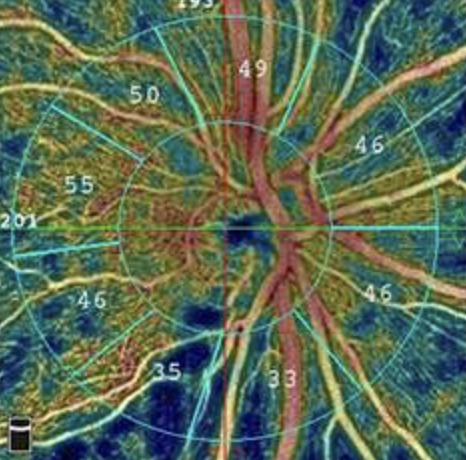
Le glaucome est une maladie oculaire potentiellement grave, touchant le nerf optique, responsable d’altérations du champ de vision. Fréquente, elle représente la seconde cause de cécité au niveau mondial et touche 1 à 3% de la population au-delà de 40 ans. Le plus souvent, il n’existe aucun signe d’alerte pouvant faire suspecter la survenu d’un glaucome. C’est pour cette raison, qu’un dépistage de la maladie est essentiel. Pour de plus amples informations, visitez notre site d’information pour le glaucome.
3. Dégénérescence maculaire, diabète et autres affections de la rétine
La dégénérescence maculaire liée à l’âge (DMLA)
La DMLA est un vieillissement du centre de la rétine (ou macula) le plus souvent après l’âge de 50 ans. Des dépôts (ou druses) s’accumulent sous la rétine pendant que des cellules rétiniennes (photorécepteurs et cellules de l’épithélium pigmentaire) disparaissent.
– On distingue 2 types:
– La DMLA sèche ou non exsudative est la formela plus fréquente et la moins sévère. Elle ne donne des symptômes que lorsque des plages d’atrophie se rejoignent et touchent le centre de la macula. Il existe alors une baisse de vision progressive mais pas sévère.
– La DMLA exsudative (ou forme humide) est liée à la formation des néovaisseaux (vaisseaux qui se forment dans un endroit inhabituel). Ces néovaisseaux progressent sous la rétine, avec pour conséquence une baisse de vision rapide et des déformations (métamorphopsies).
Les symptômes
Ils sont absents pendant de nombreuses années, puis l’acuité visuelle diminue avec besoin d’un meilleur éclairage pour la lecture. À un stade plus avancé, une tache au centre de la vision apparait.
Les explorations
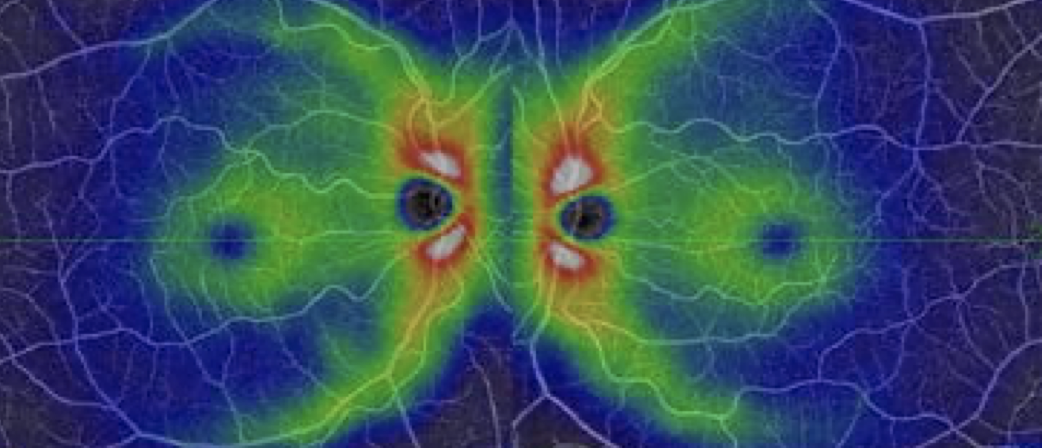
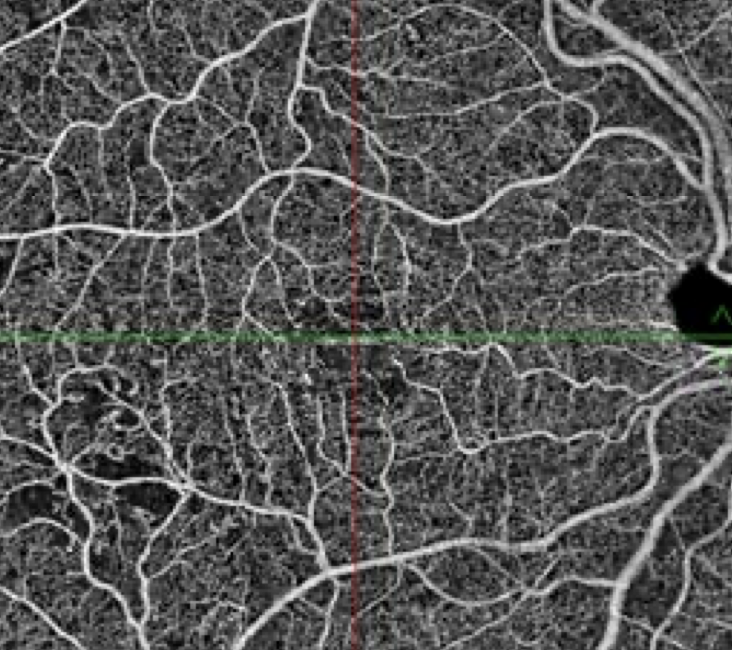
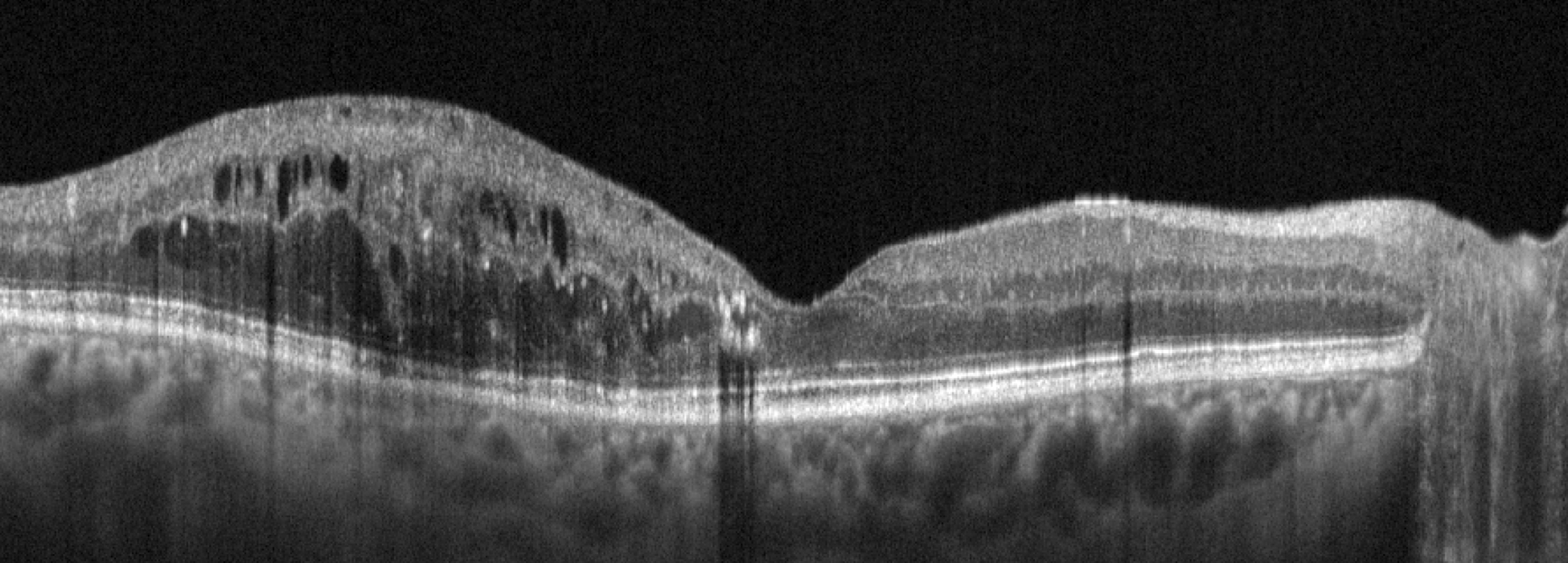
L’angiographie à la fluorescéine et/ou au vert d’indocyanine confirme le diagnostic et apporte des précisions sur le type de néovaisseaux dans les formes exsudatives. La tomographie optique (OCT) est l’examen de choix pour le suivi de la DMLA.
Les traitements
Pour la forme atrophique, actuellement, il n’existe pas de traitement capable d’arrêter son évolution. La prise de vitamines antioxydantes afin de ralentir la progression de la maladie est controversée.
Pour les formes exsudatives: les injections dans le vitré des anti-facteurs de croissance (anti-VEGF) sont aujourd’hui le traitement de référence. Dans certaines formes, il est possible de programmer injections intravitréennes couplées à la thérapie photodynamique.
Le diabète
Le diabète et ses répercussions rétiniennes sont une des principales causes de cécité dans les pays développés. L’atteinte diabétique de la rétine est secondaire à une occlusion des vaisseaux rétiniens, occasionnant un manque d’oxygène (ischémie) pour les tissus. On distingue deux formes de rétinopathie : la non proliférante et la proliférante, qui est plus avancée. Parallèlement peut se développer une atteinte de la macula indépendamment du stade de la rétinopathie. L’œdème maculaire (gonflement de la macula) qui en résulte est responsable de la baisse de vision centrale. On distingue l’œdème maculaire focal et diffus.
Les symptômes
La rétinopathie reste longtemps asymptomatique. Elle peut occasionner une baisse de vision plutôt brutale secondaire une hémorragie intravitréenne. Au contraire, la maculopathie donne une baisse de vision progressive surtout en vision de près.
Les explorations
Le fond d’œil se fait dès la découverte du diabète puis au moins une fois par an. L’angiographie permet de documenter les lésions et apporte des précisions. L’OCT est l’examen de choix dans le suivi de l’œdème maculaire.
Les traitements
Il est essentiel d’obtenir un bon équilibre de la glycémie (avec des objectifs d’hémoglobine glyquée ou HbA1C entre environ 6% et 8% selon le type de traitement diabétique) et de la tension artérielle (objectifs : 130/80 mmHg). Cela nécessite une collaboration étroite entre votre médecin traitant, diabétologue et ophtalmologue.
Le laser rétinien peut prendre 2 formes :
– La panphotocoagulation »: elle concerne la rétine périphérique. Il est des fois nécessaire de la débuter à partir d’un stade de rétinopathie diabétique non proliférante avancé et dans tous les cas de rétinopathie diabétique proliférante.
– Le laser maculaire (focal ou en forme de grille): réalisé dans certains types d’œdème maculaire. Il peut être focal ou plus étendu.
Les injections intravitreennes des anti-facteurs de croissance ou anti-VEGF. Les injections se font à un rythme d’une fois par mois pendant trois mois puis de nouvelles injections sont programmées en fonction de l’évolution de l’acuité visuelle.
L’injection des corticoïdes peut être utilisée en cas de non réponse aux anti-VEGFs.
Les occlusions veineuses rétiniennes
Conséquence d’un ralentissement circulatoire dans les veines de la rétine, les occlusions peuvent toucher soit la veine centrale de la rétine soit des branches veineuses.
L’occlusion de la veine centrale (OVCR)
L’OVCR se manifeste par une baisse de vision, minime à majeure de survenue brutale. Les raisons de cette occlusion restent encore indéterminées, néanmoins on sait que l’hypertonie oculaire (glaucome) non traitée est le facteur de risque principal, auquel s’ajoute les facteurs de risques cardiovasculaires. Le diagnostic est établi par l’examen du fond d’œil. On en distingue 2 formes: ischémique et œdémateuse. Toutes les deux peuvent occasionner un œdème maculaire.
Les occlusions artérielles rétiniennes
Elles correspondent à une oblitération de l’artère centrale de la rétine (OACR) ou de branches artérielles rétiniennes. Les causes sont principales sont les pathologies cardiovasculaires : hypertension artérielle, plaques d’athéromes carotidiens, etc. Les facteurs favorisants sont l’hypertension artérielle, l’hypercholestérolémie, le diabète, le tabac, etc.
Les symptômes
L’aspect typique correspond à une baisse de la vision brutale, sans douleur ni rougeur. Fonction de la zone d’obstruction, il peut n’y avoir qu’une amputation partielle du champ visuel. Le diagnostic est établi par l‘examen du fond d’œil.
4. Les uvéites
Ce sont des inflammations de l’uvée (structure oculaire regroupant l’iris, les corps ciliaires et la choroïde). On distingue de multiples entités en fonction de leurs localisations au niveau du globe oculaire : on parlera d’uvéite antérieure, intermédiaire, postérieure. Leurs causes sont diverses : infectieuses (virus, bactéries, parasites), maladies immunologiques et maladies inflammatoires.
Les symptômes
La baisse de vision est fréquente, souvent associée à un oeil rouge et douloureux.
Les traitements
Un bilan étiologique s’impose. Un prélèvement sanguin, des examens radiologiques ou même une ponction de liquide dans l’œil sont importants. Le traitement passe par l’instillation de collyres anti-inflammatoires, des corticoïdes et des dilatateurs. Si l’uvéite est la manifestation d’une maladie systémique, c’est le traitement de celle-ci qui va permettre la résolution des symptômes oculaires.
5. Examen ophtalmologique de l'enfant
La première partie de l’examen permet d’évaluer la vision de votre enfant, avec des méthodes adaptées à l’âge. La vision comporte l’acuité visuelle mais aussi la vision des couleurs, la vision binoculaire (3D) et l’étude des mouvements des yeux.
Αfin d’évaluer le besoin en lunettes de votre enfant, il peut être nécessaire d’instiller un collyre qui dilate la pupille. Ce collyre met 30 minutes à agir. Par ailleurs, il rend les yeux sensibles aux lumières fortes et rend la vision floue pendant quelques heures. Prévoyez des lunettes de soleil pour la sortie, si besoin, et faites les devoirs avant.
6. Décollement de la rétine et autres affections chirurgicales
Décollement de la rétine
Affection grave dont le traitement est chirurgical dans la grande majorité des cas. Les techniques utilisées sont variables selon l’origine du décollement et l’état du vitré. En post-opératoire, le repos et une surveillance étroite sont nécessaires, parfois un positionnement particulier. Les interventions chirurgicales sont effectuées par des collaborateurs spécialistes dans la chirurgie de rétine.
Le laser
Le laser est indiqué pour la prévention du décollement de rétine lorsque des lésions prédisposantes sont détectées par un examen systématique notamment dans les cas de myopie ou lors d’apparition de signes tels que corps flottants ou éclairs.
Autres affections chirurgicales
Membranes epirétiniennes maculaires
Membranes se formant en surface de la rétine maculaire, la macula étant la partie toute centrale de la rétine. Elles sont fréquentes dans la population générale, mais ne deviennent chirurgicales que si l’acuité visuelle s’altère notablement ou que des déformations gênantes apparaissent. L’intervention se fait par un ophtalmologue spécialiste sur la rétine.
Traction vitréorétinienne et trou maculaire
Un trou dans la partie centrale de la rétine entraîne une importante baisse de la vision et des déformations. Le traitement est chirurgical effectué à travers des microincisions. Un positionnement postopératoire est indiqué.
7. La pathologie des paupières et des voies lacrymales
De manière congénitale ou dû à l’âge, les paupières subissent des modifications qui peuvent entraîner des désordres fonctionnels et cosmétiques, parmi lesquels :
– le ptôsis : affaissement de la paupière supérieure
– l’ectropion : enroulement du bord de la paupière inferieur vers l’extérieur
– l’entropion : enroulement du bord de la paupière inferieur vers l’intérieur
– le dermatochalasis : excès de peau de la paupière supérieure
– la lipoptose : excès de graisse de la paupière
Pathologies des voies lacrymales
Les yeux sont humidifiés par les larmes produites par les glandes lacrymales. Les larmes s’écoulent jusqu’aux fosses nasales par des canaux lacrymaux. Parfois, ces voies sont rétrécies ou obstruées, ce qui empêche l’écoulement physiologique du liquide.
Dans ce cas, la prise en charge est souvent chirurgicale:
– sondage simple des voies lacrymales
– sondage et intubation
– plastie des voies lacrymales : dacryocystorhinostomie qui consiste à créer un nouveau passage vers les fosses nasales.